Większość skontrolowanych podmiotów leczniczych nie wykorzystywała w pełni potencjału zakupionej wysokospecjalistycznej aparatury medycznej. Był to wynik m.in. ograniczonego zakresu umów z NFZ, słabej organizacji udzielania świadczeń, niedoboru lekarzy, a także awaryjności urządzeń. Zdarzało się, że zakupy sprzętu medycznego były źle zaplanowane, a środki publiczne wydatkowane niegospodarnie. Do zakończenia kontroli leczenie przy użyciu najnowszej generacji systemów robotowych da Vinci nie zostało dodane do wykazu świadczeń gwarantowanych. Problemem dla podmiotów leczniczych były wysokie koszty zabiegów wykonywanych przy użyciu tych systemów.
W ostatnich latach nastąpił przełom w ochronie zdrowia, związany ze stosowaniem nowoczesnych technologii, zwłaszcza w diagnostyce. Tomografia komputerowa, ultrasonografia i rezonans magnetyczny to jedne z najbardziej zaawansowanych obrazowych technik diagnostycznych. Badania obrazowe wykorzystuje się do wykrywania chorób, np. nowotworów, ale też do oceny skuteczności leczenia czy monitorowania przebiegu zabiegów leczniczych. Obecnie nawet 80% rozpoznań jest stawianych lub potwierdzanych na podstawie badań obrazowych. W przypadku badań rentgenowskich w medycynie urazowej lub neurochirurgii odsetek ten wynosi już nawet 100%.
Coraz szersze zastosowanie w medycynie znajduje robotyka, która pozwala na wykonywanie skomplikowanych operacji z dużą precyzją, a jednocześnie w sposób małoinwazyjny. Możliwości robotów są wykorzystywane między innymi w chirurgii, ginekologii, urologii czy transplantologii. Do tej pory na całym świecie wykonano ok. 900 tys. zabiegów z wykorzystaniem systemów robotycznych. W Polsce w 2018 r. przeprowadzono ok. 60 zabiegów w asyście robotów da Vinci, a w 2019 r. było to już blisko 900. Jednak rynek robotyki chirurgicznej w naszym kraju jest nadal w początkowej fazie rozwoju. Według danych Ministerstwa Zdrowia z grudnia 2021 r., w publicznym systemie ochrony zdrowia z systemu chirurgicznego da Vinci korzystało zaledwie 12 podmiotów leczniczych.
Rosnąca popularność nowoczesnych technologii wiąże się z coraz większym popytem na wyspecjalizowaną kadrę medyczną, wyszkoloną do obsługi takich urządzeń. Taka sytuacja generuje znaczne koszty związane z zakupem i konserwacją specjalistycznego sprzętu medycznego. Kontrola NIK miała przede wszystkim odpowiedzieć na pytanie, czy podmioty lecznicze optymalnie wykorzystują wysokospecjalistyczną aparaturę medyczną w procesie diagnostyki i leczenia, czyli z jak największą korzyścią dla pacjenta, a jednocześnie zgodnie z zasadą gospodarności.
Ostatnie lata przyniosły w Polsce znaczną poprawę w zakresie wyposażenia podmiotów leczniczych w wysokospecjalistyczną aparaturę medyczną.
Opis grafiki
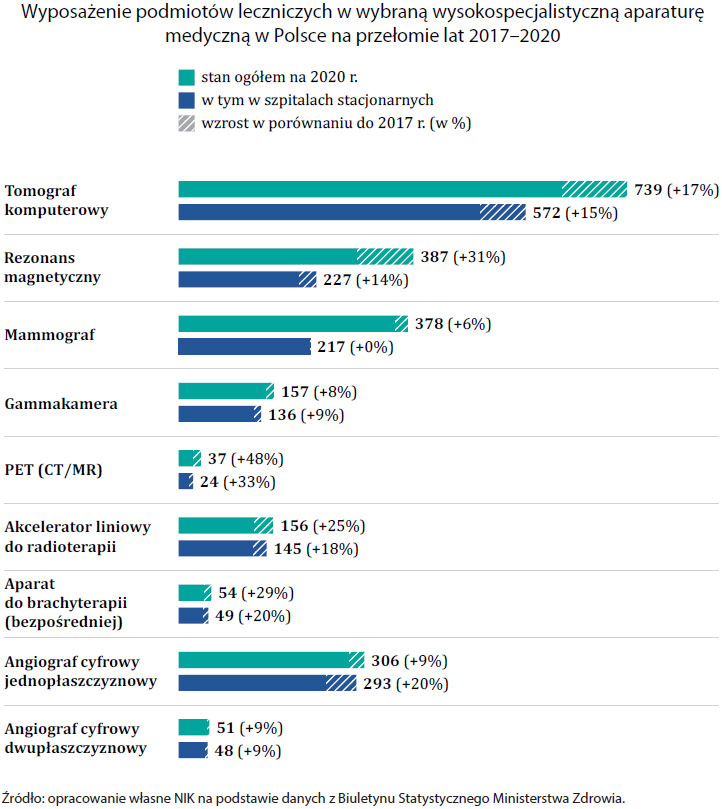
Wyposażenie podmiotów leczniczych w wybraną wysokospecjalistyczną aparaturę medyczną w Polsce w latach 2017-2020
| Rodzaj aparatury | stan ogółem na 2020 r. | wzrost w porównaniu do 2017 r. | w tym w szpitalach stacjonarnych | wzrost w porównaniu do 2017 r. |
|---|---|---|---|---|
| Tomograf komputerowy | 739 | +17% | 572 | +15% |
| Rezonans magnetyczny | 387 | +31% | 227 | +14% |
| Mammograf | 378 | +6% | 217 | +0% |
| Gammakamera | 157 | +8% | 136 | +9% |
| PET (CT/MR) | 37 | +48% | 24 | +33% |
| Akcelerator liniowy do radioterapii | 156 | +25% | 145 | +18% |
| Aparat do brachyterapii (bezpośredniej) | 54 | +29% | 49 | +20% |
| Angiograf cyfrowy jednopłaszczyznowy | 306 | +9% | 293 | +20% |
| Angiograf cyfrowy dwupłaszczyznowy | 51 | +9% | 48 | +9% |
Źródło: Opracowanie własne NIK na podstawie danych z Biuletynu Statystycznego Ministerstwa Zdrowia.
W skontrolowanych podmiotach leczniczych stan wyposażenia w wysokospecjalistyczną aparaturę medyczną zwiększył się o 26% w okresie objętym kontrolą. W latach 2017-2021 podmioty te zakupiły łącznie 119 specjalistycznych urządzeń, spośród wybranych 22 rodzajów. Koszt zakupu tej aparatury przekroczył 434 mln zł. Celem zakupów była przede wszystkim wymiana przestarzałego i wyeksploatowanego sprzętu medycznego.
Jednak głównym powodem, dla którego podmioty decydowały się na zakup wysokospecjalistycznej aparatury medycznej była możliwość sfinansowania go ze środków zewnętrznych. Decyzje o zakupie podejmowane były często ad hoc, bez rzetelnego rozpoznania potrzeb pacjentów i pomimo braku zainteresowania NFZ zakontraktowaniem rozszerzonego zakresu usług. Taka praktyka narusza zasadę określoną w ustawie o finansach publicznych, zobowiązującą do wydatkowania środków publicznych w sposób celowy i oszczędny.
W 10 podmiotach leczniczych (prawie 60% objętych badaniem) wysokospecjalistyczna aparatura medyczna nie była wykorzystywana w sposób optymalny. W Szpitalu Pomnik Chrztu Polski w Gnieźnie w ramach kompleksowej modernizacji i rozbudowy Szpitalnego Oddziału Ratunkowego zakupiono m.in. tomograf komputerowy oraz aparat RTG o łącznej wartości ponad 2 mln zł. Jednak z urządzeń nie można było korzystać, ponieważ w szpitalu nie zakończono prac budowlanych. Sprzęt odebrano w grudniu 2019 r., natomiast uruchomiono go dopiero po ponad roku i 8 miesiącach.
W 2020 r. Samodzielny Publiczny Zespół Zakładów Opieki Zdrowotnej w Ostrowi Mazowieckiej za prawie 1,5 mln zł zakupił angiograf, który jednak nie był wykorzystywany. Przyczyną było niedostosowanie pomieszczeń przeznaczonych do eksploatacji urządzenia. Do dnia zakończenia kontroli NIK angiograf nie został zainstalowany, co w ocenie Izby było działaniem niegospodarnym.
Cztery szpitale za ponad 9,5 mln zł zakupiły sprzęt medyczny (w tym: angiograf, mammograf, rezonans magnetyczny, aparat do radioterapii śródoperacyjnej). Jednak urządzenia te nie zostały w pełni wykorzystane ze względu na ograniczony zakres świadczeń realizowanych na podstawie umowy z OW NFZ. Na przykład w Szpitalu Ogólnym in. Witolda Ginela w Grajewie nie wykorzystano w pełni możliwości angiografu, zakupionego w 2018 r. za ponad 3 mln zł. Od października do grudnia 2019 r. zawieszono zabiegi planowe w Pracowni Angiografii ze względu na wysokie koszty świadczeń i brak umowy z Podlaskim OW NFZ. Umowy zostały zawarte dopiero po 15 i 17 miesiącach od uruchomienia pracowni. Poza tym w czasie zawieszenia działalności Pracowni Angiografii, Szpital nadal ponosił koszty wynagrodzeń osób ją obsługujących, które w tym okresie wyniosły 56 tys. zł.
Istotnym problemem była awaryjność urządzeń i związane z tym koszty, które w okresie objętym kontrolą w 13 skontrolowanych podmiotach przekroczyły 10 mln zł. Z powodu awarii trzy podmioty przestały wykorzystywać sprzęt medyczny do diagnozowania i leczenia pacjentów. Na przykład, w Samodzielnym Publicznym Zakładzie Opieki Zdrowotnej Wojewódzkiego Szpitala Zespolonego im. Jędrzeja Śniadeckiego w Białymstoku przez pięć miesięcy nie korzystano z zainstalowanego angiografu. Okazało się, że okablowanie urządzenia było poważnie uszkodzone przez szczury. Serwis oszacował całkowity koszt naprawy na ponad 980 tys. zł. NIK zwraca uwagę, że szpital mógł uniknąć tej sytuacji, odpowiednio zabezpieczając kable. Natomiast Wielkopolskie Centrum Onkologii w Poznaniu w 2014 r. zakupiło gammakamerę, która z powodu awarii nie była wykorzystywana od stycznia 2019 r. Urządzenie nie zostało naprawione ze względu na brak autoryzowanego serwisu zagranicznego producenta na terenie Polski.
Systemy chirurgiczne da Vinci miało pięć spośród 17 skontrolowanych podmiotów leczniczych (29%). Cztery z nich zakupiły sprzęt za kwotę prawie 50 mln zł w okresie objętym kontrolą. Do końca 2020 r. w skontrolowanych podmiotach wykonano łącznie 696 zabiegów z wykorzystaniem tych systemów. Najwięcej w Wielkopolskim Centrum Onkologii im. Marii Skłodowskiej-Curie w Poznaniu (339 zabiegów do końca 2020 r.), które tym samym osiągnęło planowany wskaźnik rezultatu. W dwóch podmiotach systemy chirurgiczne da Vinci były wykorzystywane w niewielkim stopniu. Powodem były wysokie koszty zabiegów wykonywanych z ich użyciem. W 2017 r. Minister Zdrowia podjął prace legislacyjne, by wprowadzić jako świadczenie gwarantowane leczenie z wykorzystaniem systemu chirurgii robotowej w przypadku trzech rodzajów nowotworów: jelita grubego, gruczołu krokowego (czyli prostaty) i błony śluzowej macicy. Jednak do dnia zakończenia kontroli procedury te nie znalazły się w wykazie świadczeń gwarantowanych. Dopiero rozporządzenie Ministra Zdrowia z dnia 25 stycznia 2022 r. dodało do tego wykazu wykorzystanie systemu robotowego w leczeniu nowotworów gruczołu krokowego.
W badanym okresie urządzeniami wykorzystywanymi w największym stopniu były akceleratory. Dysponowało nimi sześć z 17 skontrolowanych podmiotów. Zabiegi przy użyciu akceleratorów stanowiły aż 36% wszystkich wykonanych badań i zabiegów za pomocą aparatury objętej kontrolą. Co ciekawe, liczba tych urządzeń znacznie wzrosła w okresie objętym kontrolą. NIK zwraca uwagę, że nabywanie kolejnych akceleratorów, bez rzetelnej analizy potrzeb pacjentów, może spowodować nieefektywne wykorzystanie środków w skali całego systemu ochrony zdrowia.
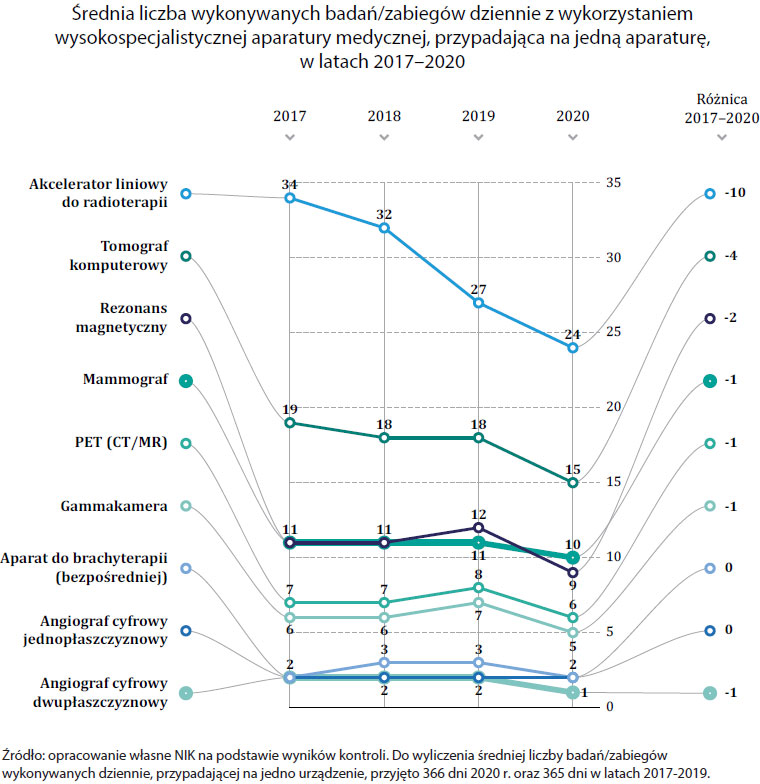
Jednocześnie liczba zabiegów z wykorzystaniem akceleratorów, przypadająca na jedną aparaturę, systematycznie maleje. Tendencję spadkową w tym zakresie można było zaobserwować jeszcze przed epidemią COVID-19. W 2020 r. wykonano średnio o 10 takich zabiegów dziennie mniej niż w 2017 r., co oznacza spadek o prawie 30%.
Opis grafiki
Średnia liczba wykonywanych badań/zabiegów dziennie z wykorzystaniem wysokospecjalistycznej aparatury medycznej, przypadająca na jedną aparaturę, w latach 2017-2020
| Rodzaj aparatury | 2017 | 2018 | 2019 | 2020 | Różnica 2017-2020 |
|---|---|---|---|---|---|
| Akcelerator liniowy do radioterapii | 34 | 32 | 27 | 24 | -10 |
| Tomograf komputerowy | 19 | 18 | 18 | 15 | -4 |
| Rezonans magnetyczny | 11 | 11 | 12 | 9 | -2 |
| Mammograf | 11 | 11 | 11 | 10 | -1 |
| PET (CT/MR) | 7 | 7 | 8 | 6 | -1 |
| Gammakamera | 6 | 6 | 7 | 5 | -1 |
| Aparat do brachyterapii (bezpośredniej) | 2 | 3 | 3 | 2 | 0 |
| Angiograf cyfrowy jednopłaszczyznowy | 2 | 2 | 2 | 2 | 0 |
| Angiograf cyfrowy dwupłaszczyznowy | 2 | 2 | 2 | 1 | -1 |
Źródło: Opracowanie własne NIK na podstawie wyników kontroli. Do wyliczenia średniej liczby badań/zabiegów wykonywanych dziennie, przypadającej na jedno urządzenie, przyjęto 366 dni 2020 r. oraz 365 dni w latach 2017-2019.
Większość skontrolowanych podmiotów leczniczych (10 z 17) zapewniła bezpieczne użytkowanie wysokospecjalistycznej aparatury medycznej. Jednak w sześciu podmiotach (35%) zbyt rzadko przeprowadzano przeglądy techniczne. Opóźnienia – średnio ok. miesiąca - dotyczyły 11 urządzeń (6%). Zgodnie z ustawą o wyrobach medycznych zabrania się korzystania z wyrobów, dla których upłynął czas bezpiecznego użytkowania określony przez wytwórcę. Taka sytuacja stwarzała ryzyko uzyskania błędnych wyników badań, nieprawidłowego przebiegu leczenia lub niezapewnienia bezpieczeństwa pacjentom. W dalszej perspektywie udzielanie świadczeń z wykorzystaniem nie w pełni sprawnego sprzętu może być powodem roszczeń z tytułu błędów w sztuce lekarskiej.
W dwóch podmiotach (12%) nie zapewniono pacjentom bezpiecznego stosowania promieniowania jonizującego. W jednym szpitalu udzielono prawie 500 świadczeń z wykorzystaniem angiografu i tomografu komputerowego, bez uzyskania zgody państwowego wojewódzkiego inspektora sanitarnego na prowadzenie działalności związanej z narażeniem na promieniowanie jonizujące. Było to niezgodne z zapisami ustawy Prawo atomowe. Natomiast w drugim podmiocie uruchomiono pracownię tomografii komputerowej, bez wdrożenia wymaganych medycznych procedur radiologicznych.
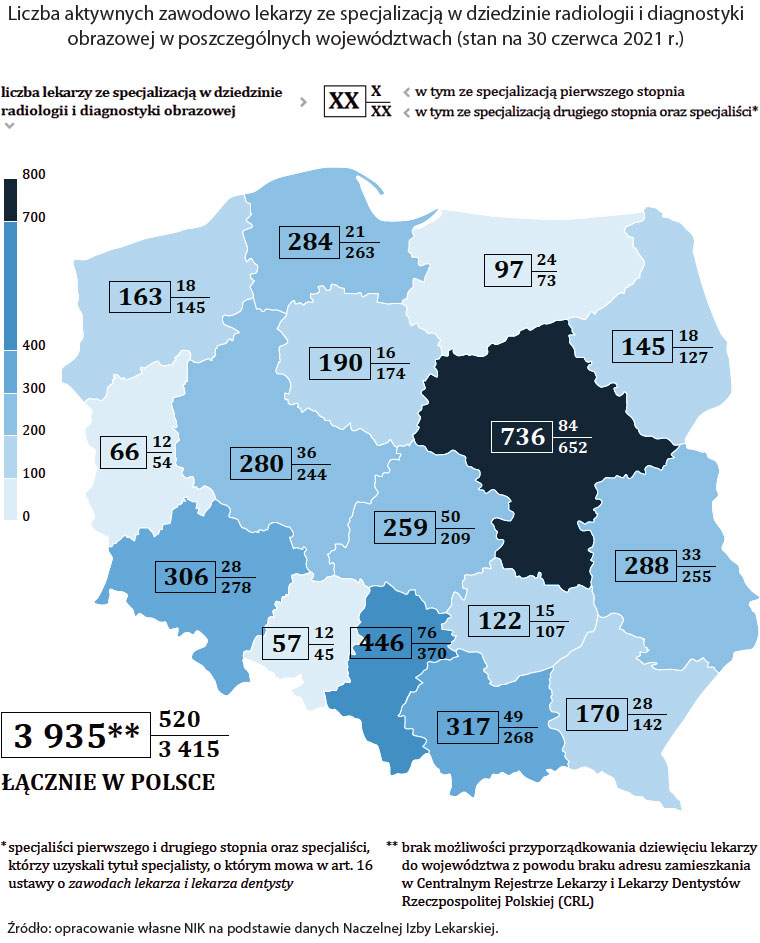
Według danych Naczelnej Izby Lekarskiej, w latach 2017-2021 o 14% wzrosła liczba lekarzy ze specjalizacją w dziedzinie radiologii i diagnostyki obrazowej. Dziedzina ta cieszyła się też coraz większą popularnością wśród studentów medycyny. W 2021 r. było w Polsce prawie 4000 aktywnych zawodowo lekarzy specjalizujących się w radiologii i diagnostyce obrazowej.
Pomimo wzrostu ogólnej liczby lekarzy radiologów, specjalistów tych brakowało w niemal ⅓ skontrolowanych podmiotów. Szczególnie trudna sytuacja była w małych szpitalach. Na dyżurach nie było lekarzy, co wydłużało czas oczekiwania na diagnozę i było niekorzystne dla pacjenta. Dostępność badań radiologicznych było zróżnicowana terytorialnie i zależała od rozmieszczenia sprzętu oraz liczby lekarzy udzielających świadczeń. Lekarze niechętnie pełnili dyżury w godzinach nocnych i w dni świąteczne. Problem rozwiązano, umożliwiając lekarzom opisywanie zdjęć RTG zdalnie, w ramach teleradiologii.
Opis grafiki
Liczba aktywnych zawodowo lekarzy ze specjalizacją w dziedzinie radiologii i diagnostyki obrazowej w poszczególnych województwach (stan na 30 czerwca 2021 r.)
| Województwo | liczba lekarzy ze specjalizacją w dziedzinie radiologii i diagnostyki obrazowej | w tym ze specjalizacją pierwszego stopnia | w tym ze specjalizacją drugiego stopnia oraz specjaliści* |
|---|---|---|---|
| dolnośląskie | 306 | 28 | 278 |
| kujawsko-pomorskie | 190 | 16 | 174 |
| lubelskie | 288 | 33 | 255 |
| lubuskie | 66 | 12 | 54 |
| łódzkie | 259 | 50 | 209 |
| małopolskie | 280 | 36 | 244 |
| mazowieckie | 736 | 84 | 652 |
| opolskie | 57 | 12 | 45 |
| podkarpackie | 170 | 28 | 142 |
| podlaskie | 145 | 18 | 127 |
| pomorskie | 284 | 21 | 263 |
| śląskie | 446 | 76 | 370 |
| świętokrzyskie | 122 | 15 | 107 |
| warmińsko-mazurskie | 97 | 24 | 73 |
| wielkopolskie | 317 | 49 | 268 |
| zachodniopomorskie | 163 | 18 | 145 |
| Łącznie w Polsce | 3935** | 520 | 3415 |
* specjaliści pierwszego i drugiego stopnia oraz specjaliści, którzy uzyskali tytuł specjalisty, o którym mowa w art. 16 ustawy o zawodach lekarza i lekarza dentysty
** brak możliwości przyporządkowania dziewięciu lekarzy do województwa z powodu braku adresu zamieszkania w Centralnym Rejestrze Lekarzy i Lekarzy Dentystów Rzeczpospolitej Polskiej (CRL)
Źródło: Opracowanie własne NIK na podstawie danych Naczelnej Izby Lekarskiej.
Mniejszy przyrost dotyczył lekarzy tzw. trudnych specjalizacji, w tym: radioterapii onkologicznej i medycyny nuklearnej (o 10% w obydwu przypadkach w latach 2017-2021). W 2021 r. było w Polsce 835 lekarzy specjalizujących się w radioterapii onkologicznej i zaledwie 322 specjalistów medycyny nuklearnej.
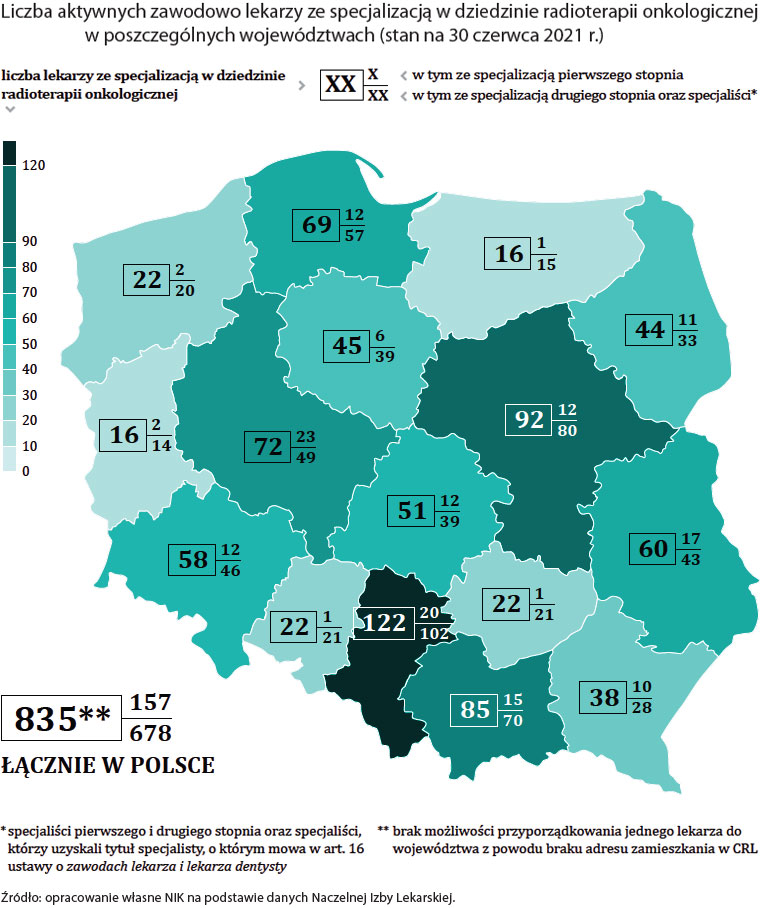
Opis grafiki
Liczba aktywnych zawodowo lekarzy ze specjalizacją w dziedzinie radioterapii onkologicznej w poszczególnych województwach (stan na 30 czerwca 2021 r.)
| Województwo | liczba lekarzy ze specjalizacją w dziedzinie radioterapii onkologicznej |
w tym ze specjalizacją pierwszego stopnia | w tym ze specjalizacją drugiego stopnia oraz specjaliści* |
|---|---|---|---|
| dolnośląskie | 58 | 12 | 46 |
| kujawsko-pomorskie | 45 | 6 | 39 |
| lubelskie | 60 | 17 | 43 |
| lubuskie | 16 | 2 | 14 |
| łódzkie | 51 | 12 | 39 |
| małopolskie | 85 | 15 | 70 |
| mazowieckie | 92 | 12 | 80 |
| opolskie | 22 | 1 | 21 |
| podkarpackie | 38 | 10 | 28 |
| podlaskie | 44 | 11 | 33 |
| pomorskie | 69 | 12 | 57 |
| śląskie | 122 | 20 | 102 |
| świętokrzyskie | 22 | 1 | 21 |
| warmińsko-mazurskie | 45 | 6 | 39 |
| wielkopolskie | 72 | 23 | 49 |
| zachodniopomorskie | 22 | 2 | 20 |
| Łącznie w Polsce | 835** | 157 | 678 |
* specjaliści pierwszego i drugiego stopnia oraz specjaliści, którzy uzyskali tytuł specjalisty, o którym mowa w art. 16 ustawy o zawodach lekarza i lekarza dentysty
** brak możliwości przyporządkowania dziewięciu lekarzy do województwa z powodu braku adresu zamieszkania w Centralnym Rejestrze Lekarzy i Lekarzy Dentystów Rzeczpospolitej Polskiej (CRL)
Źródło: Opracowanie własne NIK na podstawie danych Naczelnej Izby Lekarskiej.
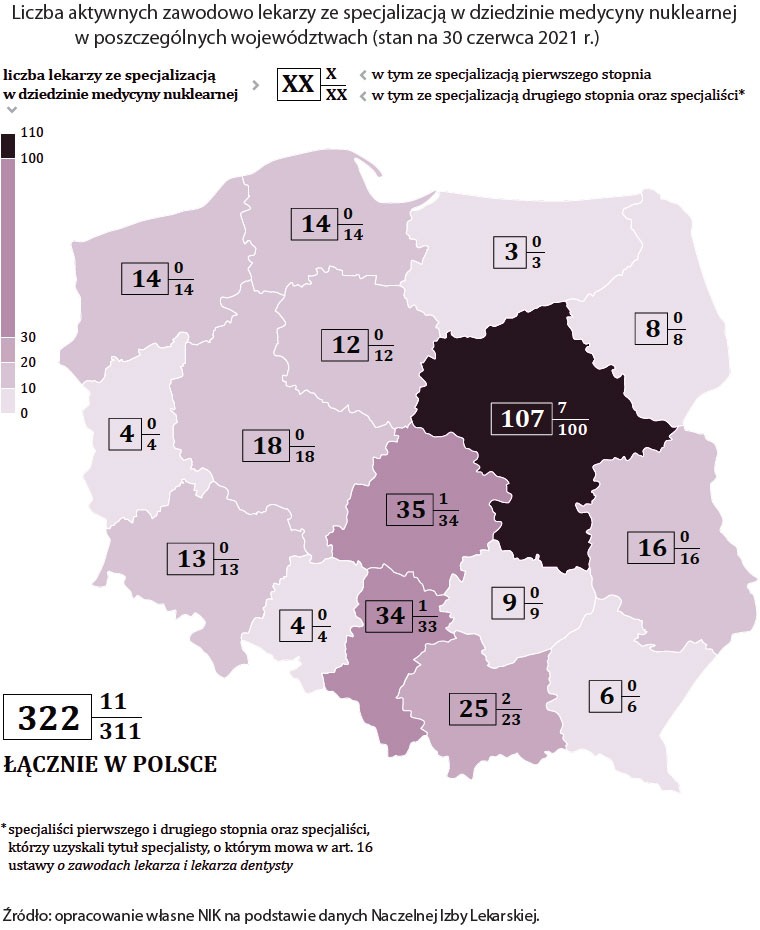
Opis grafiki
Liczba aktywnych zawodowo lekarzy ze specjalizacją w dziedzinie medycyny nuklearnej w poszczególnych województwach (stan na 30 czerwca 2021 r.)
| Województwo | liczba lekarzy ze specjalizacją w dziedzinie medycyny nuklearnej |
w tym ze specjalizacją pierwszego stopnia | w tym ze specjalizacją drugiego stopnia oraz specjaliści* |
|---|---|---|---|
| dolnośląskie | 34 | 1 | 33 |
| kujawsko-pomorskie | 12 | 0 | 12 |
| lubelskie | 16 | 0 | 16 |
| lubuskie | 4 | 0 | 4 |
| łódzkie | 35 | 1 | 34 |
| małopolskie | 25 | 2 | 23 |
| mazowieckie | 107 | 7 | 100 |
| opolskie | 4 | 0 | 4 |
| podkarpackie | 6 | 0 | 6 |
| podlaskie | 8 | 0 | 8 |
| pomorskie | 14 | 0 | 14 |
| śląskie | 34 | 1 | 33 |
| świętokrzyskie | 9 | 0 | 9 |
| warmińsko-mazurskie | 3 | 0 | 3 |
| wielkopolskie | 18 | 0 | 18 |
| zachodniopomorskie | 14 | 0 | 14 |
| Łącznie w Polsce | 322 | 11 | 311 |
* specjaliści pierwszego i drugiego stopnia oraz specjaliści, którzy uzyskali tytuł specjalisty, o którym mowa w art. 16 ustawy o zawodach lekarza i lekarza dentysty
Źródło: Opracowanie własne NIK na podstawie danych Naczelnej Izby Lekarskiej.
Z powodu braków kadrowych w dwóch podmiotach nie zapewniono wymaganej minimalnej obsady przy udzielaniu świadczeń w pracowni tomografii komputerowej. W Szpitalu Ogólnym im. dr Witolda Ginela w Grajewie w Pracowni Angiografii (czynnej 24 godziny na dobę) w latach 2020-2021 zdarzało się, że lekarze kardiolodzy pełnili kilkudniowe dyżury, bez żadnych przerw. W skrajnych przypadkach lekarze dyżurowali po 120 godzin, czyli pięć dób. NIK podkreśla, że taka sytuacja stwarzała ryzyko udzielania świadczeń niskiej jakości i w konsekwencji niezapewnienia bezpieczeństwa zdrowotnego pacjentów i lekarzy.
W skontrolowanych podmiotach, w okresie objętym kontrolą, 65% opisów wyników badań (w tym m.in. tomografii komputerowej, rezonansu magnetycznego czy mammografii) sporządzano w czasie do 3 dni. NIK zwraca uwagę na niepokojąco duży odsetek opisywania przez lekarzy wyników badań obrazowych w terminie powyżej dwóch tygodni (16%). Zdarzało się, że wyniki badań były opisywane jeszcze dłużej: ponad dwa miesiące w przypadku pilnym i ponad pół roku w przypadku stabilnym.
W trzech podmiotach (18%), w przypadku 41 badań diagnostyki obrazowej i medycyny nuklearnej, opisy wykonano po terminie w stosunku do terminów określonych w umowach cywilnoprawnych z lekarzami radiologami. Opóźnienia sięgały nawet 1,5 miesiąca. NIK podkreśla, że w siedmiu podmiotach (41%) nie wszystkie umowy cywilnoprawne określały maksymalny termin wykonania opisu badania przez lekarza. Natomiast wewnętrzne procedury wyznaczały takie terminy tylko w przypadku jednego podmiotu (Świętokrzyskie Centrum Onkologii SPZOZ w Kielcach). NIK zwraca uwagę, że taka sytuacja stwarza ryzyko niezapewnienia ciągłości leczenia.
W 13 podmiotów leczniczych (76%) stwierdzono naruszenia przepisów ustawy o działalności leczniczej. W szczególności chodziło o udzielanie zamówień na świadczenia, których wartość przekraczała równowartość kwoty 30 tys. euro, bez wymaganego konkursu ofert. Łączna wartość zamówień udzielonych niezgodnie z prawem wyniosła prawie 11,5 mln zł.
Wnioski NIK
Do Ministra Zdrowia o:
- przyspieszenie zakwalifikowania do grupy świadczeń gwarantowanych wybranych wskazań leczenia z wykorzystaniem chirurgii robotowej, co przyspieszy także rozwój medycyny robotycznej w Polsce;
- przygotowanie rozwiązań w skali całego systemu ochrony zdrowia, zapewniających efektywne wykorzystanie sprzętu medycznego zakupionego ze środków publicznych, także wprowadzenie wymogu zamieszczania we wszystkich wnioskach i umowach o dofinansowanie zakupu wysokospecjalistycznej aparatury medycznej planowanych do wykonania wskaźników badań lub zabiegów, jako punkt odniesienia dla monitorowania wykorzystania tych urządzeń;
- wykorzystanie danych gromadzonych w ramach systemu statystyki w ochronie zdrowia oraz map potrzeb zdrowotnych, przy dokonywaniu oceny zasadności zakupu aparatury oraz rozdzielaniu środków na zakupy inwestycyjne, w celu efektywnego wydatkowania środków publicznych.
Do samorządów województw o:
- wprowadzenie wymogu zamieszczania we wszystkich wnioskach i umowach o dofinansowanie inwestycji zakupowych wysokospecjalistycznej aparatury medycznej planowanych do wykonania wskaźników badań lub zabiegów, jako punkt odniesienia dla monitorowania wykorzystania tych urządzeń.
Do podmiotów leczniczych o:
- określenie maksymalnych terminów czasu opisywania badań radiologicznej diagnostyki obrazowej w wewnętrznych procedurach i umowach cywilnoprawnych zawieranych z lekarzami.